Será que pode haver alguma diferença na qualidade do cuidado prestado a algum paciente quando o médico é seu parente?…
Veja o caso clínico abaixo, que ilustra essa situação:
Caso clínico

Uma médica atendente do departamento de Clínica Médica de um grande hospital foi chamada à escola da sua filha de 13 anos porque esta tinha “desmaiado”.
Ao chegar à escola, a menina já havia acordado e estava com pulso e pressão arterial normais, sem quaisquer queixas.
A filha nunca havia tido um episódio semelhante e estava em perfeita saúde – inclusive, era capitã do time de vôlei.
Por via das dúvidas, a mãe levou a menina ao pediatra de sempre. Este achou que pudesse ser apenas desidratação, afinal, o desmaio ocorreu durante uma partida de vôlei num dia quente. Mesmo assim, solicitou um eletrocardiograma, que foi realizado ali mesmo.
Ao sair da clínica, a mãe médica pediu à secretária uma cópia do eletrocardiograma. A secretária a reconheceu (eram funcionárias do mesmo hospital) e por isso imprimiu e entregou um eletrocardiograma à mãe.
Na saída, indo em direção ao carro, a mãe parou na calçada assustada: o eletro não estava normal.
O exame em suas mãos mostrava uma bradicardia importante e tinha sinais de sobrecarga do ventrículo esquerdo.
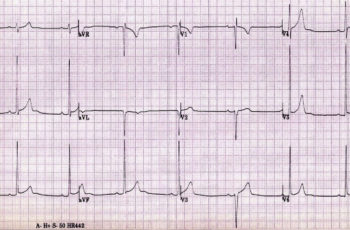
A mãe ficou preocupadíssima – síncope e eletro anormal não são uma boa combinação.
Imediatamente, ela mandou uma mensagem a uma colega cardiologista pediátrica, que respondeu sugerindo um Holter e um ecocardiograma, o que a deixou ainda mais preocupada.
O médico parente
Todo médico já esteve nesta posição: tendo que dar opinião, apoio ou cuidado médico a algum familiar ou amigo próximo.
Muitos códigos de ética, mundo afora, desaconselham essa prática. Já em 1847, os fundadores da Associação Médica Americana (AMA) escreveram que “a ansiedade natural e a solicitude que um médico experimenta com a doença de uma mulher, de um filho ou de qualquer parente querido acaba obscurecendo seu julgamento e produzindo timidez e hesitação na sua prática”.
Mesmo assim, isso acontece em todo lugar.
Uma enquete revelou que 97% dos médicos participantes já haviam dado algum tipo de atenção médica a um membro da família, que podiam ir desde o fornecimento de amostras grátis (72%) até a formulação de prescrições escritas (80%) ou mesmo a realização de cirurgias eletivas (9%) ou de urgência (4%).
A grande maioria dos médicos já tratou um filho pequeno de alguma doença simples, inclusive os pediatras, por razões de simples “conveniência” ou por confiança nas próprias habilidades.
Embora a maioria das pessoas atendidas por um médico parente acabe se recuperando sem grandes intercorrências, isso também pode dar muito errado. No mesmo estudo citado acima, mais de um terço dos médicos disseram já ter visto um colega “envolvido de maneira inadequada” no cuidado de algum familiar, seja vetando procedimentos bem indicados ou recomendando condutas desnecessárias ou potencialmente lesivas.
A lista de potenciais problemas relacionados ao médico parente é longa:
- filhos de médicos vão menos ao pediatra que as demais crianças, e frequentemente só vão muito mais tarde do que o ideal;
- é menos provável que um paciente seja examinado de maneira completa e detalhada por um médico parente;
- dados sensíveis da história, como uso de substâncias ou atividade sexual, dificilmente chegam ao conhecimento do médico se ele for seu pai ou mãe;
- a avaliação diagnóstica feita por um médico parente pode ser excessivamente otimista ou excessivamente pessimista (há perda de objetividade);
- os sentimentos do médico parente podem interferir na indicação de algum tratamento necessário mas doloroso para um ente querido;
- pode haver hesitação do médico parente em reconhecer a necessidade de uma segunda opinião ou da avaliação de um especialista;
- se o parente fica atuando por muito tempo como médico de alguém da família, esse papel acabar se superimpondo ao status de relacionamento familiar que existia antes.
No caso que mostramos, a mãe médica (ainda) não havia causado nenhum dos problemas citados. Ela estava apenas tentando “agilizar” a avaliação da filha.
Continuação do caso

A mãe, sendo médica do hospital, conseguiu encaixar um horário para a filha fazer o ecocardiograma naquela tarde mesmo – e suspirou aliviada quando o exame resultou completamente normal.
Mais tarde, voltou ao pediatra, que viu o exame e reexaminou a menina (estava tudo normal).
Como parecia estar tudo bem, a mãe e o pediatra resolveram não fazer o Holter por enquanto, e combinaram de deixar a mocinha jogar vôlei no dia seguinte.
Na semana seguinte, a mãe conseguiu conversar pessoalmente com a cardiologista pediátrica (com quem havia trocado mensagens) e mostrou-lhe o eletrocardiograma. A especialista achou que as alterações podiam ser normais para uma adolescente atlética, e a mãe ficou muito mais tranquila.
À noite, em casa, contando essa história para seu marido (que não era médico), este pediu para ver o eletrocardiograma. Após uma rápida passada de olhos, o marido matou o diagnóstico.
O eletrocardiograma não era da sua filha. Era de um homem de 24 anos.
A secretária havia entregue à mãe o exame errado.
Reflexões da mãe médica
Abaixo, a mãe da criança faz uma reflexão sobre o que ela aprendeu com esta experiência:
Agora vejo claramente que, como médica, eu cometi um erro ao não conferir se o eletrocardiograma era mesmo da minha filha. Além disso, eu usei meu cargo no hospital para forçar alguns acontecimentos: nem dei tempo ao pediatra para interpretar o eletrocardiograma (ele acreditou na minha palavra de que o exame estava alterado). A cardiologista também acreditou em mim, inclusive a ponto de arquivar o exame no prontuário da minha filha. E o ecocardiograma, eu consegui encaixar e fazer antes mesmo da cardiologista ver o eletro.
A causa principal de erro, neste caso, foi a troca do eletrocardiograma no início. A secretária da clínica me conhecia e simplesmente imprimiu o primeiro exame que estava na tela e me entregou.
Acontece que o nosso hospital tem regras que proíbem isso. Se qualquer paciente do nosso hospital quiser uma cópia dos seus exames ou do seu prontuário, tem que solicitar no setor de registros.
Na semana passada eu havia sido orientada sobre isso. Durante anos, eu mesmo havia tirado cópias das minhas anotações e dado aos meus pacientes para que eles levassem a outros médicos e estes soubessem do que eu estava pensando. Agora isso não era mais permitido, e o caso da minha filha me fez entender por quê.
Os funcionários que trabalham com prontuários médicos consideram a identificação do paciente muito importante, e são treinados para sempre conferir isso antes de qualquer outra coisa. Eles não teriam cometido esse erro.
Portanto, quando eu pedi uma cópia do eletro à secretária, ela deveria ter me respondido: “Infelizmente, não posso fazer isso. Você precisa pedir uma cópia ao setor de registros do hospital.” Se ela tivesse dito isso, nada disso teria acontecido.
Considerações finais
Este caso ilustra o fato de que mesmo um pequeno desvio da conduta padrão, devido à confusão entre o papel de médico e o de parente, pode ter consequências adversas – e às vezes catastróficas.
Uma mãe que era médica resolveu “dar uma olhada” num exame da filha – um exame que ela estava acostumada a interpretar na sua vida profissional. Mas, sendo a paciente sua filha, ela não tomou os cuidados que provavelmente sempre toma: conferir se o exame é daquele paciente mesmo, se o prontuário não foi trocado etc.
Ao ver uma possível anormalidade no exame, o pavor de que sua filha pudesse ter alguma doença cardíaca grave fez sua mente disparar para longe da conduta habitual. E aí começou a sequência de ações bem intencionadas, mas bem longe do padrão: um whatsapp para a cardiologista, uma ida urgente ao pediatra, um ecocardiograma encaixado no mesmo dia, outra ida ao pediatra, cancela o Holter, e, de repente: não era nada…
Interessante notar que quem resolveu o enigma foi o pai da menina. Mesmo não sendo médico, ele era curioso e quis ver o exame. Como não entendia nada daquele traçado do eletro, voltou seus olhos para algo no exame que ele podia entender: o nome do paciente. Bingo! Todo o problema começou a evaporar (como acontece com muitas emergências médicas que simplesmente não existem).
Este caso deve chamar a atenção para algumas questões importantes de segurança do paciente. No hospital moderno, onde tudo é digital (e o paciente muitas vezes passa a ser um simples ícone de si mesmo – o “iPatient”, nas palavras do Dr. Abraham Verghese), um simples toque errado no teclado pode levar ao caos absoluto.
Lembra da primeira etapa da anamnese, como seu professor de Semiologia ensinou? Identificação do paciente. Pois é. Não é à toa.
Outra “moral da história” aqui também é algo que os médicos já sabem há séculos (mas às vezes esquecem):
Quando você ama alguém, dificilmente vai conseguir prestar um bom cuidado médico a essa pessoa!
Lógico que todo bom médico se importa com todos os seus pacientes e quer dar o melhor cuidado a eles, mas afeição em excesso – como aquela que devotamos a um cônjuge, filho ou outro membro querido da família – atrapalha.
Você é médico e quer ajudar um parente doente? Indique um bom colega.
E você? Já passou por alguma situação como essa?
Se tiver alguma boa história em que você teve que ser médico de algum parente, conte para a gente na seção de Comentários, logo abaixo deste post!
Reproduzido e adaptado com permissão da AHRQ Patient Safety Network:
Zuger AD. The ECG is not normal [Spotlight]. AHRQ WebM&M [serial online]. Junho 2011.
Disponível em: https://psnet.ahrq.gov/webmm/case/242/the-ecg-is-not-normal.
PARA SABER MAIS:
La Puma J, Stocking CB, La Voie D, Darling CA. When physicians treat members of their own families: practices in a community hospital. New England Journal of Medicine, 1991.
Verghese A. Culture shock – patient as icon, icon as patient. New England Journal of Medicine, 2008.
A imagem do eletrocardiograma mostrada neste post foi tirada do artigo de Prakash & Sharma (2015):
Prakash K, Sharma S. The electrocardiogram in highly trained athletes. Clinics in Sports Medicine, 2015.
Autores:
- Fabrizio Almeida Prado
- Leandro Arthur Diehl
- Pedro Alejandro Gordan
Você pode referenciar o artigo acima usando o Digital Object Identifier (Identificador de Objeto Digital) – DOI.
DOI: 10.29327/823500-43




