Autor: Henrique Motoki
O que é fraqueza?
A gente (médico) até sabe – mas essa é sempre uma queixa difícil, na prática clínica!
Os pacientes chamam de fraqueza muitas coisas: cansaço, depressão, fraqueza muscular mesmo, dispneia, vertigem, astenia…
Portanto, quando um paciente chega queixando-se de fraqueza, primeiramente precisamos entender bem o que ele está querendo dizer com isso. Isto é: caracterizar melhor o sintoma e entender em que contexto ele está inserido – tal como fazemos com qualquer queixa principal.
Fraqueza muscular é interessante por outra razão: é uma maneira relativamente simples de integrar a clínica e a tão temida neuroanatomia.
Não queremos, neste post, revisar detalhadamente todos os diagnósticos diferenciais para fraqueza muscular.
Nosso objetivo é, sim, apresentar uma proposta de avaliação prática para facilitar o raciocínio clínico diante desse sintoma!
COMO OCORRE O CONTROLE DA FUNÇÃO MOTORA?
Todo o diagnóstico diferencial e a investigação dependem disso!
Então, fique atento a esta rápida revisão:
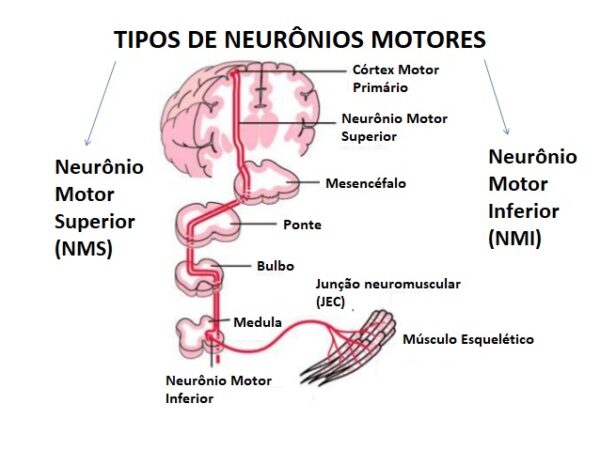
O controle da motricidade é uma função bastante complexa e envolve diversas áreas corticais e subcorticais, de associação e de modulação.
- O principal centro cortical é a área motora primária, localizada no giro pré-central, que envia o estímulo inicial para a execução do movimento. É o chamado neurônio motor superior (NMS), ou primeiro neurônio, responsável por emitir impulsos para a unidade motora (neurônio motor inferior + fibras musculares).
- Os prolongamentos do NMS continuam por tratos descendentes no funículo anterior da medula (tratos corticoespinais), até a raiz anterior do nervo espinal.
- Daí surge o neurônio motor inferior (NMI), ou segundo neurônio, cujo corpo celular está na porção anterior da substância cinzenta da medula. O NMI segue pelo nervo periférico, se distribui pelas fibras musculares e inerva o músculo na junção neuromuscular (JEC).
- Lesões em qualquer parte desse trajeto podem gerar fraqueza muscular – mas as características clínicas são diferentes de acordo com a localização da lesão.
CLASSIFICAÇÃO DA FRAQUEZA MUSCULAR
Ficou mais fácil agora, né?
As síndromes de fraqueza muscular podem ser classificadas quanto ao acometimento: neurônio motor superior (NMS) ou neurônio motor inferior (NMI).
No entanto, a verdade é que esta não é uma classificação objetiva e que sempre dá certo! Na clínica, precisamos levar em conta uma soma de fatores (sinais e sintomas) que darão à doença uma “cara” de déficit de NMS ou NMI – ou de ambos, em alguns casos.
Já que lesões em diferentes pontos podem provocar padrões clínicos totalmente distintos, vejamos os sintomas associados que devem ser investigados sistematicamente em todo paciente com fraqueza muscular.
O que eu preciso investigar na história clínica?
- Dados demográficos: sexo, idade e comorbidades;
- Tempo de evolução: agudo (segundos a minutos), subagudo (horas a dias) ou crônico (meses a anos);
- Intensidade: Grau 0 (ausência de contração), Grau I (contração fraca sem mover o membro), Grau II (tem movimento, mas não vence a gravidade), Grau III (vence a gravidade, mas não a resistência), Grau IV (vence uma resistência fraca a moderada) ou Grau V (força normal);
- Distribuição: generalizada ou focal;
- Curso: transitória ou permanente;
- Simetria: simétrica ou assimétrica;
- Distância em relação ao membro: proximal ou distal;
- Sintomas associados: sensibilidade, reflexos, tônus etc.

Sinais de alarme (red flags)
Na avaliação da fraqueza muscular, antes de mais nada, deve-se tentar identificar algumas causas emergenciais de fraqueza que podem colocar em risco a vida do paciente. Exemplos são as hemorragias, infartos e traumas!
Para tanto, existem os sinais de alarme, as famosas red flags:
- Fraqueza grave abrupta – AVC? Hemorragia subaracnoide (HSA)?
- Dispneia – ICC descompensada? TEP? IAM?
- Sintomas bulbares (dificuldade de mastigar, falar e deglutir) – Aneurisma cerebral? AVE de tronco?
- Diplopia ou perda de força flutuante (que melhora com repouso) – Doenças da junção neuromuscular (miastenia gravis?)
- Incapacidade de levantar a cabeça contra a gravidade – Miopatia proximal?
- Incapacidade de deambular – AVE cerebelar? Hipertensão intracraniana?
- Disfunção miccional ou evacuatória – Síndrome da cauda equina? Disfunção bulbar?
E AGORA?
Ao final da consulta, você coletou todos os dados, tudo bonitinho, mas falta uma coisa: construir um raciocínio clínico.
Se você ainda não consegue reunir as informações em padrões/síndromes ou identificar scripts de doenças, os dados não vão fazer nenhum sentido na sua cabeça.
Então, vamos aos próximos passos da nossa avaliação prática!
ALÉM DA QUEIXA PRINCIPAL: PONTOS-CHAVES
É importante lembrar que, como em qualquer queixa principal, a fraqueza muscular também possui alguns pontos-chaves que ajudam a orientar uma sequência lógica de pensamento e assim chegar a alguma hipótese diagnóstica!
O principal ponto-chave quando se fala em fraqueza muscular são os sintomas associados, que podem ser identificados na anamnese e, principalmente, no exame físico.
A fraqueza muscular dificilmente aparece sozinha!
Os principais sintomas associados são as alterações da sensibilidade, do tônus muscular, dos reflexos tendinosos, a hipotrofia ou atrofia muscular e as fasciculações.
E por que esses sintomas, especificamente?
Porque essas são informações que ajudam a classificar a fraqueza muscular em síndromes do neurônio motor superior (NMS) ou do neurônio motor inferior (NMI).
Continue acompanhando, agora tudo vai começar a fazer sentido!
Qual é o “jeitão” de uma síndrome do NEURÔNIO MOTOR SUPERIOR (NMS)?
Uma das funções do NMS é a modulação da atividade do NMI.
Portanto, numa lesão do NMS, com diminuição ou perda das conexões com a unidade motora (NMI + músculos), surge uma atividade excessiva dos segmentos medulares por desinibição.
Logo, observamos:
– hipertonia muscular (embora possa haver hipotonia na fase aguda),
– normotrofia muscular (embora possa haver hipotrofia por desuso numa fase tardia),
– reflexos profundos aumentados (hiperreflexia),
– presença de reflexos patológicos (Babinski, Hoffmann, Horner, entre outros)
– ausência de fasciculações.
E COMO É UMA DOENÇA QUE ACOMETE NEURÔNIO MOTOR INFERIOR (NMI)?
O acometimento direto da unidade motora gera sinais de diminuição ou ausência de atividade dos segmentos medulares.
Portanto, no exame físico, observamos sinais como:
– hipotonia ou atonia muscular,
– hipotrofia ou atrofia muscular por desnervação (amiotrofia),
– reflexos profundos diminuídos ou ausentes (hiporreflexia ou arreflexia),
– ausência de reflexos patológicos,
– presença de fasciculações.
QUAL O PRÓXIMO PASSO?
Após o diagnóstico sindrômico (lesão do NMS ou do NMI), precisamos ir atrás do diagnóstico etiológico.
Você concorda comigo que, ao longo do trajeto do primeiro e do segundo neurônio, existem vários lugares que podem ocorrer lesão?
O neurônio motor inferior, por exemplo, pode estar lesionado na medula ou no nervo periférico, apresentando sintomas diferentes em cada caso.
É nesse momento que você vai afunilando aos poucos o raciocínio clínico em busca do provável local da lesão, pesquisando mais sintomas associados!
DOENÇAS DO NEURÔNIO MOTOR SUPERIOR (NMS)
No caso de uma síndrome de NMS, a lesão pode estar no córtex, em alguma região subcortical ou na medula:
- Lesão cortical: monoparesia sem atrofia (fraqueza em um membro); distúrbios da fala (compreensão ou expressão); dor de cabeça; quadros convulsivos; alterações de comportamento;
- Lesão subcortical: fraqueza unilateral mais completa (hemiparesia); sintomas de nervo craniano (diplopia, ptose, fraqueza ou paralisa facial, distúrbios visuais e auditivos, dificuldade de deglutição); incoordenação em um lado do corpo (envolvimento de fibras cerebelares); sintomas autonômicos (sudorese, taquicardia, hipotensão);
- Lesão nos tratos medulares: fraqueza bilateral ou localizada em um dos membros; dor nas costas; distúrbios da função intestinal e da bexiga; alterações de sensibilidade (dormência, formigamento, alodinia, queimação).
Doenças do Neurônio motor inferior (NMI)
Em relação às síndromes do NMI, temos:
- Lesão no corno anterior da medula: pode combinar sinais de NMS e NMI (como ocorre na esclerose lateral amiotrófica); dor pode estar presente (relacionadas a cãibras e rigidez); fasciculações; fraqueza bulbar (alteração da fala, dificuldade em deglutir).
- Lesão da raiz nervosa: dor local e/ou irradiada (geralmente por compressão); alterações sensitivas relacionada a um dermátomo (faixa de pele inervada por um segmento medular); dificilmente causa fraqueza acentuada (compensado por segmentos medulares adjacentes).
- Lesão de plexo nervoso: pode envolver um ou mais nervos periféricos, poupando outros; fraqueza associada a distúrbios da sensibilidade (dormência, formigamento); dor pode estar presente; fraqueza geralmente em um membro.
- Lesão de nervo periférico: sinais e sintomas associados à distribuição do nervo (partes isoladas de um membro); dor associada (compressão); alteração sensitiva significativa (polineuropatias, ex: diabetes mellitus); úlceras neurotróficas podem estar presentes (nos casos crônicos); apresentação pode ser em vários nervos (como em algumas vasculites).
- Lesão da junção neuromuscular: fraqueza proximal; curso flutuante ao longo do dia; fadiga muscular relacionada ao movimento; fraqueza bulbar pode estar associada (alteração da fala, dificuldade em deglutir).
- Lesão muscular: é uma patologia dentro do próprio músculo, que entra na lista de diagnósticos diferenciais para déficit de NMI. Os sinais são: fraqueza proximal, simétrica e progressiva; dor muscular (principalmente nas etiologias inflamatórias); sensibilidade normal; geralmente associado a causas inflamatórias, metabólicas ou congênitas (ex: distrofia muscular de Duchenne).
CONCLUSÕES
Esperamos que este roteiro de avaliação prática da fraqueza muscular ajude os estudantes e jovens médicos a fazer um raciocínio clínico mais objetivo, melhorando o diagnóstico diferencial nesses casos.

SOBRE O AUTOR:
Henrique Motoki é estudante do 4o ano de Medicina na Universidade Estadual de Londrina (UEL).
AGRADECIMENTO
Agradecemos ao Professor Dr. Lucio Baena de Melo, da Universidade Estadual de Londrina, que inspirou (e orientou) a confecção deste texto. Muito obrigado!
Autores:
- Fabrizio Almeida Prado
- Henrique Motoki de Oliveira
- Leandro Arthur Diehl
Você pode referenciar o artigo acima usando o Digital Object Identifier (Identificador de Objeto Digital) – DOI.
DOI: 10.29327/823500-69


![William Osler: O Pai da Medicina Moderna [LIVRO]](/wp-content/uploads/2022/05/livro-capa-500x383.jpg)

