Como já vimos em posts anteriores, os vieses cognitivos e afetivos são uma causa importante de erros diagnósticos em Medicina.
Ao ler sobre eles, muitas vezes ficamos com a impressão de que:
Na verdade, muitos vieses têm múltiplos determinantes, o que torna difícil a aplicação de uma única intervenção para combatê-los.
A maioria deles vem do uso de “atalhos de pensamento”, ou seja, de “heurísticas” – processos mentais associados ao Sistema 1.
Um psicólogo cognitivo canadense, Keith Stanovich, propôs uma classificação dos vieses segundo a sua origem.
Segundo ele, há quatro grandes origens para os vieses gerados no Sistema 1:
Abaixo vamos discutir cada uma dessas origens.

Estes vieses fazem parte da estrutura natural do nosso cérebro. Estão “impressos” na nossa mente desde que nascemos.
Tais vieses chegaram até nós possivelmente por evolução biológica. Dentre os nossos antepassados, aqueles que tinham esses processos mais desenvolvidos tinham mais vantagem para sobrevivência. No entanto, hoje, vários deles deixaram de ser tão vantajosos.
Estes vieses incluem processos que nos ajudam a encontrar soluções rápidas e sem muito esforço para problemas complexos ou obscuros (com poucas informações disponíveis).
Alguns exemplos são as “grandes heurísticas” descritas por Daniel Kahneman e Amos Tversky:
Outros exemplos são o “excesso de confiança” (“overconfidence” – confiar excessivamente na própria habilidade e nas próprias impressões, deixando de buscar dados adicionais para verificar ou refutar suas primeiras hipóteses) e o “search satisficing” (interromper a procura por soluções ou informações quando encontramos uma primeira resposta a um problema, correndo assim o risco de ignorar dados importantes).
Um paciente vítima de atropelamento chega à Emergência e é levado ao raio-x para detecção de possíveis fraturas. O médico encontra uma fratura de úmero, que é prontamente reduzida.
Horas depois, o paciente começa a apresentar dispneia. Revendo as radiografias, o médico encontra um pneumotórax causado por uma fratura de arcos costais – que ele não tinha visto na primeira avaliação, pois parou de procurar fraturas quando encontrou a primeira, no úmero.
Este é um exemplo clássico de “search satisfying“!

São as seis emoções básicas: felicidade, tristeza, medo, surpresa, raiva e nojo. Estes processos também foram “impressos” na mente por seleção natural.
Medo de cobras, por exemplo, é uma reação natural presente em todos os seres humanos – mesmo onde não há cobras e em quem nunca viu uma!
Em alguns casos, também podem ser aprendidas ou adquiridas por imitação ou por fatores socioculturais: por exemplo, reações “viscerais” a alguns tipos de pacientes.
O que isso tem a ver com o processo diagnóstico?
Tudo! A maioria das nossas decisões tem alguma contribuição das emoções.
Por isso, as emoções que o paciente nos desperta podem desviar nosso raciocínio em uma ou outra direção (excesso de cuidado ou excesso de segurança).
Se gostamos demais do paciente, podemos pensar em doenças muito mais graves do que a clínica sugere (pois não queremos correr o risco de perdê-lo).
Por outro lado, se algum paciente nos desagrada ou incomoda, geralmente usamos (inconscientemente) um raciocínio muito superficial ou abreviado, na tentativa de “nos livrar” dele o mais rápido possível.
São valores culturais e sociais adquiridos e profundamente internalizados pela convivência próxima com uma determinada cultura.
Também entram aqui as habilidades e conhecimentos aprendidos e praticados à exaustão, até se tornaram “medulares” e praticamente inconscientes. Um exemplo é a intubação orotraqueal: depois de muitas e muitas repetições e da integração de toda a informação motora, visual e tátil de inúmeras experiências, anestesistas tornam-se extremamente competentes e confortáveis em intubar pacientes, aparentemente sem esforço ou dificuldade.
Um exemplo de viés “medular” adquirido é o preconceito de profissionais de saúde – especialmente em setores de emergência – em relação ao chamado “freguês antigo” ou “frequent flyer” – aquele paciente que está sempre em um pronto-socorro ou outro, por diversos motivos (muitas vezes, em busca de drogas psicotrópicas, atestados ou outros tipos de benefício).
Como esses pacientes comumente não apresentavam nenhuma doença grave nos atendimentos anteriores, a tendência dos profissionais é já concluir apressadamente que o paciente novamente “não tem nada”. Isso, obviamente, representa um grande risco para esses pacientes, pois se um dia eles realmente apresentarem algum quadro grave ou urgente, esse quadro não será tão valorizado pelos profissionais de saúde que o atenderem.
Nós temos duas maneiras de aprender coisas novas.
Uma é explícita e deliberada; é o que aprendemos na escola e na educação formal.
Outra é implícita. Esta ocorre sem intenção consciente, e às vezes nem a percebemos. Tem um papel importante no desenvolvimento de habilidades e também nas nossas percepções, julgamentos, atitudes e comportamento. (Entra aqui a influência do currículo oculto, por exemplo.)
Pela aprendizagem implícita detectamos e avaliamos relações complexas entre coisas no nosso ambiente, sem necessariamente traduzir esse novo conhecimento em palavras. Dessa maneira, muitos vieses são adquiridos de maneira praticamente inconsciente.
Estudantes de Medicina e médicos residentes podem adquirir, de forma gradual e sutil, alguns vieses dos seus professores e preceptores, simplesmente por passar muito tempo com eles. Isso acontece mesmo que esses vieses nunca sejam verbalizados ou reconhecidos de forma consciente.
Alguns exemplos desses vieses “transmissíveis” são vários tipos de preconceitos voltados a pacientes idosos, ou obesos, ou psiquiátricos, ou “poliqueixosos” – e por aí vai.
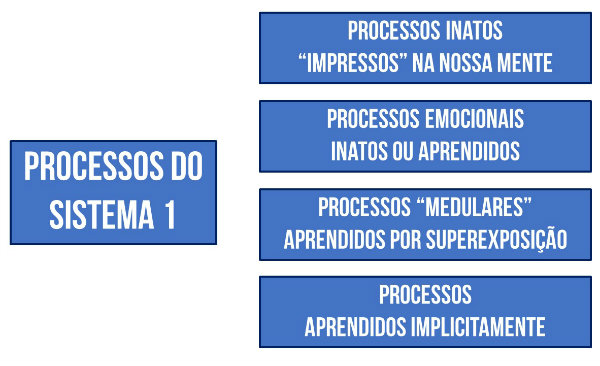
Acima mostramos uma taxonomia dos vieses gerados no Sistema 1, de acordo com sua origem, conforme Stankovich (2011).

Embora os processos e heurísticas do Sistema 1 pareçam ser mais vulneráveis a vieses e a distorções na tomada de decisões clínicas, eles não são a única fonte de vieses ou erros.
Mesmo quando nos esforçamos em usar o Sistema 2 e aplicar regras de raciocínio mais sofisticadas e trabalhosas, estas regras podem estar erradas, terem sido mal compreendidas, ou não se aplicarem àquela situação específica.
Portanto, a classificação dos vieses de Stanovich também inclui erros associados ao Sistema 2, geralmente decorrentes de processos analíticos ruins.
Na avaliação de um paciente com dor torácica aguda no Pronto-Socorro, o médico pode errar por superestimativa (achar que o paciente tem uma doença mais grave do que realmente tem) ou por subestimativa (achar que o paciente tem uma doença mais benigna do que realmente tem).
Desses dois erros, sempre é preferível (para o bem do paciente) que o médico erre por superestimativa, de maneira que diagnósticos importantes e potencialmente fatais (infarto agudo do miocárdio, tromboembolismo pulmonar, dissecção aguda de aorta, pneumotórax hipertensivo) não sejam perdidos.
Essa forma de pensar é uma estratégia chamada ROWS (“rule out worst scenario”) que consiste exatamente em excluir o pior antes de pensar em outras explicações.
Portanto, lembre-se sempre de investigar em primeiro lugar aquelas doenças que podem matar o paciente mais rápido. Depois, se nenhuma destas for confirmada, você pode continuar a investigação com mais calma, avaliando as hipóteses menos urgentes ou graves.
Embora esta estratégia ajude os pacientes, diminuindo o risco de perder alguma doença grave, leva a maior gasto de recursos diagnósticos.
Por outro lado, em casos que não têm um potencial de gravidade muito alto (quadros clínicos benignos e corriqueiros, como uma aparente infecção de vias aéreas não complicada, ou uma suspeita de parasitose intestinal), é mais comum usar uma estratégia de subestimativa: tratar sem confirmação laboratorial, para evitar desperdício de recursos.
Vieses cognitivos e afetivos são a maior causa de erros diagnósticos, e por isso devem ser bem estudados e conhecidos por todos os médicos que desejam melhorar suas habilidades de diagnóstico.
Aqui, vimos uma classificação dos vieses que pode ajudar a entender suas possíveis origens.
Dessa maneira, pode ser possível desenhar estratégias para prevenir erros diagnósticos.
Então, aproveite e leia mais sobre as estratégias antivieses e também sobre nossas 10 dicas para prevenir erros diagnósticos!
Stanovich KE. Rationality and the reflective mind. New York: Oxford University Press, 2011.
Croskerry P. Diagnosis: interpreting the shadows. Boca Raton: Taylor & Francis, 2017.
Croskerry P, Singhal G, Mamede S. Cognitive debiasing 1: origins of bias and theory of debiasing. BMJ Quality & Safety, 2013.
Reid M. Medical axioms. Johannesburg: Primedia, 2017.
Autores:
Você pode referenciar o artigo acima usando o Digital Object Identifier (Identificador de Objeto Digital) – DOI.
DOI: 10.29327/823500-44
This website uses cookies so that we can provide you with the best user experience possible. Cookie information is stored in your browser and performs functions such as recognising you when you return to our website and helping our team to understand which sections of the website you find most interesting and useful.
Strictly Necessary Cookie should be enabled at all times so that we can save your preferences for cookie settings.
If you disable this cookie, we will not be able to save your preferences. This means that every time you visit this website you will need to enable or disable cookies again.