Autora: Beatriz Zampar

Sou uma grande fã de William Osler!
Um grande clínico de sua época, Sir William deixou marcas não por ter descrito uma nova síndrome ou um novo tratamento, mas sim por ter sido, acima de um grande médico, grande clínico, grande estudioso, uma grande pessoa.
Uma grande pessoa que tratava grandes pessoas, não por posição social ou raridade de doença, mas por valorizar cada encontro clínico com toda sua potência, por considerar cada pessoa única e indissociável de sua história de vida e modo de encarar os problemas.
“Preocupe-se mais com uma particularidade do doente do que com uma particularidade da doença”, dizia Osler.
O que faz cada pessoa diferente faz toda a diferença em nossos diagnósticos, em nosso raciocínio clínico, em nossas condutas, em cada encontro com pessoas que a medicina nos proporciona.
Por isso, além de ser fã de William, sou fã de meus mestres, professores, residentes e colegas de profissão que me ensinaram isso na prática: seja com teoria, seja no exemplo.
Entendermos e estudarmos melhor a relação médico-paciente é um passo decisivo para obter bons resultados em nossa profissão.
Satisfação pessoal e do paciente, resolutividade, menor quantidade de erros, são alguns exemplos do que pode acontecer com o aperfeiçoamento dessa relação.
Para isso, contamos com diversas ferramentas.
Vou falar de uma delas, com a qual tenho contato direto por fazer parte do cotidiano de uma Médica de Família e Comunidade (meu caso) e de tantas outras especialidades.
O Método Clínico Centrado na Pessoa - MCCP

O método clínico centrado na pessoa (MCCP) é uma grande ferramenta utilizada no encontro médico-paciente.
O MCCP nos permite deixar a pessoa falar e nos ensina a ouvir de verdade.
Este método estimula a livre associação das ideias, a expressão e a exploração dos medos e incertezas da pessoa acerca daquele problema ou doença.
Incorpora na consulta a longitudinalidade, a priorização de necessidades, a corresponsabilização do plano terapêutico, a importância das habilidades de comunicação e inserção da prevenção quaternária em nossas práticas.
Evitar intervenções desnecessárias, não dar reforço positivo através de exames complementares sem indicação para sintomas aparentemente sem explicação clínica, ter como norte a medicina baseada em evidências são algumas pequenas atitudes que fazem toda a diferença em nosso ser médico.
Entender a pessoa como um todo, seu contexto, sua rede de apoio familiar e comunitária podem ser nossos diferenciais na hora de consolidar uma boa prática médica.
Os seis passos do método clínico centrado na pessoa
Resumidamente, o MCCP segue seis passos (em algumas literaturas, apenas quatro):
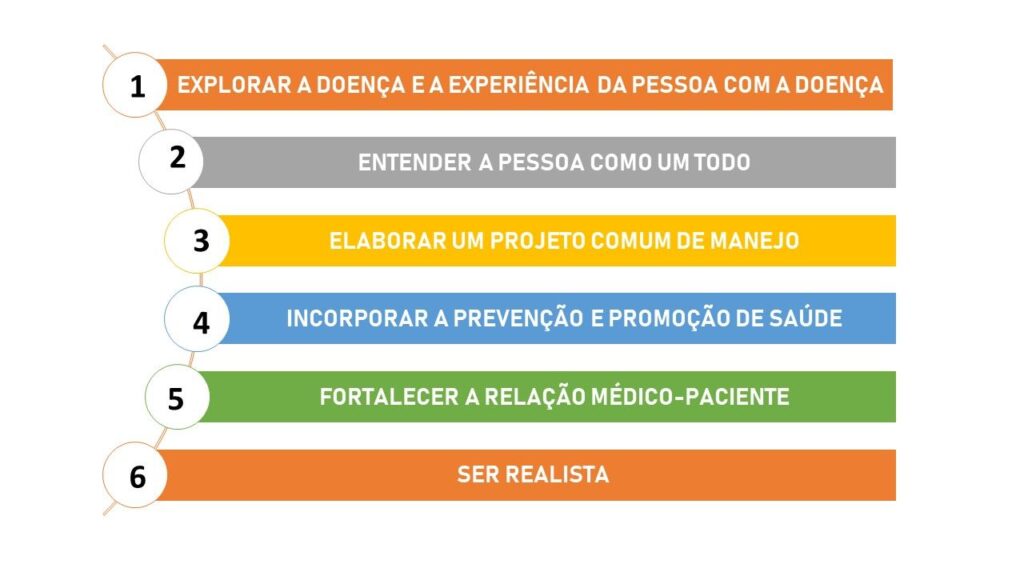
Estes passos não precisam ser realizados necessariamente nesta ordem, nem precisam estar presentes em todas as nossas consultas. Eles servem mais como um guia longitudinal de atendimento integral.
Abaixo, falamos um pouco sobre cada um dos seis passos do método clínico centrado na pessoa:
1 – Explorar a doença e a experiência da pessoa com a doença:
Esta é a fase da boa anamnese, do exame físico e dos exames complementares. A partir disso, devemos avaliar a dimensão da doença: sentimentos, ideias, efeitos sobre a funcionalidade e expectativas da pessoa.
PERGUNTAS:
O que ela entende que essa doença é?
O que representa para ela?
Quais as expectativas e medos acerca do tratamento? Ela sabe a gravidade da doença?
Houve comunicação não verbal durante o atendimento?
Realizei uma boa escuta inicial?
Introduzi conselhos e informações precocemente, antes de ouvir?
2 – Entender a pessoa como um todo, inteira:
Entender sua história de vida, suas particularidades, seu contexto: família, emprego, comunidade, rede de apoio faz toda a diferença.
PERGUNTAS:
Como planejar um tratamento sem conhecer sua realidade no trabalho, suas possibilidades em casa?
Em qual ciclo de vida essa pessoa está vivendo?
Como encontrar parceiros para melhorar a adesão ao tratamento?
Como elaborar um plano terapêutico sem saber lidar com os traumas anteriores, doenças semelhantes e desfechos trágicos na família? Ex: medo de câncer, medo de insulina, medo de cirurgia…
3 – Elaborar um projeto comum de manejo:
Isto é bem diferente de prescrever um tratamento.
Ao prescrever, a relação é vertical: você manda, o paciente deve fazer. Se ele não fizer, ou você vai sair como o médico ruim, ou ele como o paciente resistente ao tratamento.
Ao elaborar um projeto comum de manejo, juntos, médico e paciente, podem elencar prioridades (nem sempre a prioridade clínica bate com a expectativa e necessidade da pessoa), estabelecer metas e objetivos, responsabilizar cada ator por cada atitude necessária (certas coisas dependem do paciente, outras do médico, outras do sistema e assim por diante).
PERGUNTAS:
Foi usada linguagem acessível?
Os objetivos e os papéis de cada um foram bem definidos?
A intimidação e as “broncas” foram usadas como principal método de planejamento?
Usei perguntas como: “Você vê dificuldades em seguir essa proposta? “Há algo que possa ser feito para que este tratamento fique mais fácil de ser seguido?”
4 – Incorporar a prevenção e a promoção de saúde:
Promoção da saúde tem mais a ver com autonomia do que com conselhos e ordens. Portanto, o MCCP prioriza o acompanhamento longitudinal e integral a fim de empoderar as pessoas sobre conhecimentos e funcionamento de sua própria saúde.
Além disso, cada encontro é um momento oportuno para realizarmos prevenção: seja ela primária, secundária, terciária ou quaternária, sendo todas elas importantes, nenhuma mais do que a outra.
5 – Fortalecer a relação médico-pessoa:

O vínculo pode ser uma ferramenta potente dentro de uma consulta. O efeito terapêutico da relação, a transferência e contratransferência são acontecimentos reais com os quais devemos aprender a lidar e a usar da melhor forma possível.
A produção do cuidado é singular, bilateral, multifatorial. A empatia ao lidar com problemas que não são da nossa bagagem pessoal pode e deve ser treinada dia a dia para oferecermos a melhor abordagem possível para as pessoas que passam por nós.
PERGUNTAS:
Integrei a informação atual com o que já conheço daquela pessoa?
Me esquivei do vínculo tentando ser estritamente técnico?
Supus que já sabia o que ele tinha antes de terminar de ouvi-lo?
Consegui evitar juízos de valor e asseguramentos prematuros? Ex: não falar que vai ficar tudo bem se você não tem certeza disso…
6 - Ser realista

Por fim, devemos ser realistas!
Quanto ao tempo, quanto a nossas possibilidades e limites, quanto às fortalezas e fragilidades de nossos pacientes.
Saber em que momento abordar cada questão. Saber quando uma consulta pode ser mais longa ou deve ser mais curta.
Não é realista lidar com todos os problemas em cada consulta: por isso existe a priorização e a importância de gerir nosso tempo.
Além disso, lidar com nossa própria insegurança e aprender a trabalhar em equipe são atributos essenciais. Problemas complexos exigem soluções complexas – e isso geralmente requer diversos olhares sobre o mesmo problema. Quem não se adapta ao trabalho em equipe pode estar deixando de fazer o melhor para seu paciente!
Para lidar com a insegurança, buscar sempre o autoconhecimento. Talvez esta seja uma das estratégias mais importantes enquanto profissionais da saúde para enfrentar nossas tantas dificuldades diárias.
PERGUNTAS:
Consegui delimitar claramente o motivo da consulta?
Montamos um resumo juntos das prioridades elencadas e quem é o responsável por cada uma delas?
CONCLUSÕES
Voltando ao primeiro médico citado no texto, Sir William Osler, podemos perceber que algumas de suas conclusões são tão atuais que podemos nos sentir contemporâneos do colega.
Lembramos, inclusive, da citação famosa de Osler: “Medicina é uma ciência de incerteza e uma arte de probabilidade“.
Olhar a relação médico-paciente com mais cuidado e atenção traz a arte da probabilidade um pouco mais a nosso favor.
E você? Já conhecia o Método Clínico Centrado na Pessoa? Deixe abaixo suas dúvidas ou comentários sobre o tema!
QUER SABER MAIS SOBRE OSLER? CONFIRA O NOSSO LIVRO!
Nosso desejo de apresentar Osler às gerações mais jovens de médicos e estudantes de Medicina nos levou ainda mais longe: publicamos em 2021 o primeiro livro do Raciocínio Clínico, uma justa homenagem ao mestre William Osler – e um dos únicos livros em português dedicados à sua biografia e às suas ideias!

PARA SABER MAIS:
Prado F., Diehl L. William Osler: O Pai da Medicina Moderna. Londrina: Raciocínio Clínico, 2021.
Gusso G, Lopes JMC, Dias LC. Tratado de Medicina de Família e Comunidade – 2 Volumes: Princípios, Formação e Prática. 2a edição. Porto Alegre: Artmed, 2018.
Fuzikawa AK. O método clínico centrado na pessoa: um resumo. NESCON/UFMG.
Autora: Beatriz Zampar
Você pode referenciar o artigo acima usando o Digital Object Identifier (Identificador de Objeto Digital) – DOI.
DOI: 10.29327/823500-71




