Você já parou para pensar no que é necessário para fazer um diagnóstico correto?
No final do segundo ano de Medicina, fiz um estágio no pronto-socorro. Lá eu ficava olhando os internos e residentes de Clínica Médica trabalharem. Às vezes, eles me deixavam tentar uma punção venosa ou ajudar numa paracentese, o que para mim era a glória.
Um dia, o R1 me falou para atender uma paciente. Foi a primeira vez que atendi alguém! Era uma moça de vinte e poucos anos, com cefaleia há algumas horas.
Fiz o melhor que pude para colher uma história clínica e fazer um exame físico desajeitado, ao mesmo tempo disfarçando a ansiedade e a insegurança de não ter certeza se estava fazendo aquilo direito.
Quase uma hora depois, terminei e chamei o R1 para discutir o caso. Depois de ouvir pacientemente minha longa história, ele perguntou o que eu achava que ela tinha.
Eu tinha pensado em um milhão de coisas: sinusite, tumor cerebral, arterite temporal, neurite pós-herpética, glaucoma… mas não consegui concluir qual dessas hipóteses era a mais provável.
Raciocínio clínico rudimentar x elaborado
A maneira como eu fazia hipóteses diagnósticas, naquela época, era bem rudimentar. Se o paciente tinha dor em um determinado local, eu tentava lembrar quais órgãos existiam naquela localização, e depois fazia uma lista de doenças que podiam acometer aqueles órgãos e causar dor.
O residente, por outro lado, já tinha um método mais elaborado. Ele reuniu todos os dados mais relevantes – as características da dor, o caráter recorrente, a epidemiologia, a ausência de sinais de alerta – e os colocou numa sequência ordenada para chegar à hipótese mais provável: enxaqueca.
Um diagnóstico simples, mas que me deixou pasmo de admiração.
Como ele tinha feito isso? Como ele havia aprendido a fazer isso?
Fiquei imaginando se um dia eu também ficaria tão bom assim em fazer diagnósticos.
Como são feitos os diagnósticos?
Assim como eu, muitos pesquisadores vêm estudando o processo mental que os médicos desenvolvem para chegar a um diagnóstico.
Já temos um entendimento bem abrangente sobre como ocorre o raciocínio clínico, quais as principais fontes de erro no processo e quais segredos podem ajudar o médico a acertar mais diagnósticos.
O grande problema é que esse assunto quase nunca é discutido nas faculdades de Medicina!
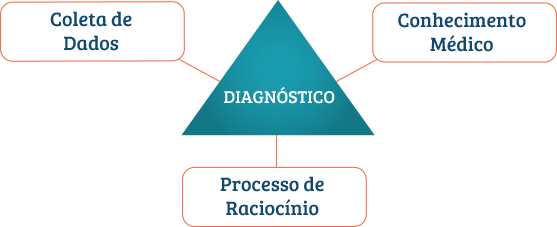
Neste texto, vamos mostrar para você quais são os requisitos principais para se fazer um bom diagnóstico, que nós chamamos de “os três pilares do diagnóstico correto”.
Leia abaixo!
Os três pilares do diagnóstico correto
Os 3 principais requisitos para chegar a um diagnóstico correto são:
1) Conhecimento médico suficiente;
2) Coleta de dados completa;
3) Raciocínio clínico adequado.
Abaixo, vamos discutir em detalhes cada um deles:
1) Conhecimento médico

Não há como escapar desta verdade:
Os médicos geralmente só diagnosticam as doenças que conhecem!
Lembre-se que uma das estratégias mais usadas para diagnóstico é o raciocínio rápido, intuitivo, associado ao Sistema 1, que usa um atalho mental essencial: o reconhecimento de padrões de doenças, o famoso “eu já vi isso antes”.
O médico que tem mais doenças armazenadas no seu repertório mental consegue diagnosticar corretamente mais doenças – simples assim.
Essa é também uma das principais características que distinguem o médico expert dos novatos: uma biblioteca mental ampla e organizada com muitos scripts de doenças.
Veja, por exemplo, o caso abaixo:
Uma secretária de 30 anos está muito incomodada nos últimos 3 meses porque ela “ouve seus olhos se mexerem” o tempo todo, e isso está interferindo no seu sono e nas suas atividades diárias.
O médico que a atendeu a encaminhou imediatamente a um psiquiatra.
Duas semanas mais tarde, um otorrinolaringologista descobriu que a paciente havia tido um trauma cranioencefálico grave há 10 anos.
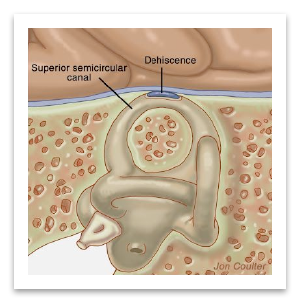
Ele pediu exames de imagem que confirmaram que ela tinha a síndrome de deiscência do canal semicircular superior.
A síndrome de deiscência do canal semicircular superior é uma doença rara, descrita em 1998.
Nessa síndrome, há uma falha de continuidade na parede óssea do labirinto, muitas vezes decorrente de trauma, e isso causa vertigem (tipicamente desencadeada por ruído ou movimento).
Além disso, a síndrome pode ter sintomas extremamente característicos, como, por exemplo, ouvir o movimento dos próprios olhos, ou mesmo outros ruídos endógenos, como o batimento cardíaco.
O primeiro médico desta história nunca tinha ouvido falar dessa doença, por isso atribuiu as queixas (pouco convencionais) a um distúrbio psiquiátrico.
Felizmente, o segundo médico, que era um especialista em doenças do ouvido (e conhecia a doença), reconheceu a patologia e fez o diagnóstico correto.
Então, fica a dica: estude muito e atenda muitos pacientes! Isso é indispensável para enriquecer sua “biblioteca mental de doenças” e aumentar sua capacidade diagnóstica.
Cabe aqui, porém, uma pequena ressalva. Hoje em dia, talvez o médico nem precisasse ser especialista para reconhecer uma doença rara como essa, pois temos grandes bases de informação ao alcance dos nossos dedos o tempo todo! Basta procurar direito. Num caso como este, é possível que até o Google pudesse dar o diagnóstico correto, se o primeiro médico tivesse procurado. (Duvida? Experimente procurar a queixa principal da paciente no Google. Funciona melhor em inglês.)
Um comentário:
Sem dúvida, é ótimo para a autoestima do médico diagnosticar uma doença rara da qual seus colegas nunca ouviram falar.
Mas, mais importante que conhecer as doenças raras (que, afinal, são raras!) é conhecer bem as doenças comuns.
As manifestações atípicas, incompletas ou variantes das doenças comuns são onde ocorrem a maior parte dos erros diagnósticos.
2) Coleta de dados

Médicos costumam ter pressa, e muitas vezes fazem uma anamnese muito sucinta ou um exame físico muito resumido.
Além disso, às vezes os pacientes não são capazes de contar sua história adequadamente, por vários motivos, desde distúrbios da memória até rebaixamento da consciência.
Finalmente, a situação pode exigir um raciocínio rápido e com poucos dados, como na emergência.
Todas essas limitações aumentam significativamente o risco de erros diagnósticos, pois ao raciocinar com dados incompletos podemos deixar passar pistas importantes.
Veja, por exemplo, o caso abaixo:
Um homem de 34 anos procurou o pronto-socorro com odinofagia, febre e tosse há 3 dias. Estava afebril, com oroscopia e ausculta pulmonar normais, e tinha um linfonodo de 3cm, indolor, na cadeia cervical anterior direita. O médico prescreveu cefalexina para faringite bacteriana.
Seis semanas depois, apesar do antibiótico, ele não tinha melhorado. Continuava afebril, mas com aumento das amígdalas, sem hiperemia ou pus, e aumento do linfonodo cervical. Suspeitou-se de câncer e ele foi para a amigdalectomia, mas a biópsia descartou malignidade.
Quatro meses mais tarde, o paciente, ainda com odinofagia e linfadenopatia cervical, procurou um infectologista que, ao interrogá-lo mais a fundo, descobriu que o paciente tinha feito sexo oral em outro homem poucas semanas antes do início do quadro.
Esse fato, mais o rash maculopapular que surgiu no tronco, membros e palma da mão esquerda, foi o que levou o infectologista a considerar o diagnóstico correto: sífilis.
Este diagnóstico foi confirmado na sorologia e na revisão da biópsia das amígdalas, onde foi encontrado Treponema pallidum.
Este caso foi publicado no New England Journal of Medicine em 2015, com o título “A history lesson” (“Uma lição de história”), exatamente para ressaltar a importância de uma história clínica bem-feita.
Inicialmente, ninguém suspeitou de sífilis porque a história clínica era incompleta. Os primeiros médicos não acharam relevante levantar a história sexual do paciente – afinal, era só uma faringite bacteriana!
Só quando o paciente persistiu com as queixas, vários meses depois, é que um infectologista interrogou sobre contato sexual, o que o levou à suspeita de uma infecção sexualmente transmissível.
Nunca é demais reforçar a importância da história e do exame clínico bem feitos (e não estou falando isso apenas porque sou professor de Semiologia!).
Sempre tente colher uma história clínica e fazer um exame físico da maneira mais completa possível.
Seja minucioso, detalhista e curioso!

3) Raciocínio clínico
Seres humanos erram.
Todos sabem disso, não é?
Então, por que é tão difícil aceitar a ideia de que os médicos – que, afinal, também são seres humanos – também erram?
Não tem jeito: é a natureza humana.

Nossa mente é um instrumento maravilhoso e poderoso, mas tem suas limitações. Estas limitações, muitas vezes, acabam nos levando a conclusões erradas, por maior que seja a vontade de acertar.
O raciocínio clínico, que inclui todo o conjunto de processos que ocorrem dentro da cabeça do médico, desde o início da coleta de dados até a formulação do diagnóstico e a proposta terapêutica, parece ser a maior fonte de erros diagnósticos.
Assim como qualquer outra competência, o raciocínio clínico diagnóstico pode ser treinado e melhorado. Além disso, existem várias estratégias para reduzir a frequência de erros de raciocínio.
Embora seja impossível reduzir nosso risco de erros a zero, qualquer medida que leve a uma redução do risco de erros será benéfica para os nossos pacientes.
Abaixo, citamos três medidas que podem eventualmente ajudar a prevenir erros. (Existem muito mais dicas para prevenir erros, mas estas três já são um ótimo começo!)
1) Use e abuse de boas palavras-chave
As palavras-chave (também conhecidas como “qualificadores semânticos”) são pares de palavras, geralmente antagônicas entre si, usadas para caracterizar e classificar sinais e sintomas.
Exemplos de palavras-chave são:
agudo x crônico
súbito x insidioso
constante x intermitente
bem localizado x difuso
episódio único x evento recorrente
Uma diarreia, por exemplo, terá etiologias diferentes caso seja aguda ou crônica.
Pensamos em causas diferentes para uma dor no peito constante ou intermitente.
E por aí vai!
Sempre use palavras-chave adequadas para definir exatamente os sinais e sintomas do paciente. Isso ajuda a delimitar o problema clínico e a colocar seu raciocínio na direção correta.
2) Faça um bom resumo do caso

Determine quais são os sintomas e sinais mais relevantes e use as palavras-chave para descrevê-los. Juntando várias boas palavras-chave, você terá um bom resumo (ou “representação do caso”), que vai servir para desencadear o raciocínio.
Um bom resumo do caso é meio caminho andado para o diagnóstico correto. De fato, mesmo que você não conheça a doença do paciente, se você fizer um bom resumo do caso e procurar informação em uma boa fonte, provavelmente vai chegar ao diagnóstico correto.
Vamos fazer um exercício?
Tente criar um resumo para o seguinte caso:
Uma paciente do sexo feminino, jornalista, de 28 anos, queixa-se de uma dor articular que muda de uma articulação para outra, ao longo dos últimos 4 meses. Apesar da dor, ela nunca apresentou sinais inflamatórios (calor, aumento de volume ou vermelhidão) nas articulações.
Vamos lá, tente fazer o seu resumo para este caso usando palavras-chave!
[…]
Conseguiu?
Sério, tente mesmo!
[…]
Pronto?…
Agora compare com o nosso e veja se o seu resumo ficou semelhante!
Um bom resumo do caso acima poderia ser o seguinte:
"mulher jovem com quadro crônico de artralgia poliarticular migratória"
Perceba aqui o uso de várias palavras-chave para construir esse resumo:
mulher x jovem
jovem x idosa
artralgia x artrite
monoarticular x poliarticular
migratória x aditiva
Como você pode observar, um bom resumo do caso define bem o problema do paciente e delimita o número de hipóteses que se encaixam.
Pensamos em doenças diferentes se a paciente tiver apenas dor articular (artralgia isolada) ou se tiver dor articular + sinais inflamatórios (artrite).
No caso de uma poliartralgia migratória crônica, por exemplo, o médico não deveria pensar em artrite reumatoide (que costuma cursar com sinais inflamatórios – artrite; além disso, costuma ser aditiva, e não migratória), mas sim em febre reumática.
3) Faça sempre pelo menos três hipóteses
Essa é uma prática comum entre os médicos experts e os grandes diagnosticadores, e talvez a melhor maneira de evitar que um diagnóstico seja perdido.
Mesmo que o diagnóstico pareça óbvio à primeira vista, faça sempre a si mesmo a pergunta de um milhão de dólares:
O QUE MAIS PODE SER?
Fazendo sempre um pequeno diagnóstico diferencial, é mais difícil que sejamos pegos desprevenidos caso a hipótese inicial acabe não se confirmando.
Acostume-se a fazer este exercício: anote pelo menos 3 hipóteses diagnósticas para todo paciente que você atender.

Conclusões
Todo médico e estudante de Medicina pode se tornar um diagnosticador expert, mas para isso será necessário observar sempre os três pilares do diagnóstico correto: o conhecimento médico, a coleta de dados do paciente, e o raciocínio clínico a partir dos dois primeiros.
É evidente a todos a importância do conhecimento, e a maioria entende como é essencial a obtenção de uma história e de um exame físico bem feitos.
No entanto, é interessante observar como, ainda hoje, apesar de já termos tantas pesquisas a respeito dos processos de raciocínio na Medicina, poucos são os médicos que se dão conta do papel essencial do raciocínio clínico para o diagnóstico correto.
Foi exatamente o raciocínio clínico que fez toda a diferença entre mim e o R1, naquele estágio do segundo ano. Eu consegui fazer uma coleta de dados razoável e já conhecia algumas poucas doenças, mas faltou o terceiro pilar: o raciocínio. Sem um raciocínio clínico adequado, fiquei atolado na indecisão entre várias possibilidades.
Usando os mesmos dados que eu, o R1 chegou sem muito esforço até a hipótese mais provável, graças não só a um conhecimento mais completo, mas também (e principalmente) devido a um processo de raciocínio clínico mais rápido e mais eficiente.
Neste site, vamos ajudar você a aprender mais sobre as bases do raciocínio clínico diagnóstico. Com isso, queremos ajudar você a chegar à excelência na profissão que você escolheu.
Venha conosco nesta jornada!
Para saber mais:
Cooper N, Frain J. ABC of Clinical Reasoning. Chichester: John Wiley & Sons, 2017.
Groopman J. Como os Médicos Pensam. Rio de Janeiro: Agir, 2008.
Ferreira SC, Lima MAMT. Síndrome de deiscência de canal semicircular superior. Rev. Bras. Otorrinolaringol. 2006;72:414-8.
Barbee LA, Centor RM, Goldberger ZD, Saint S, Dhanireddy S. A history lesson. NEJM. 2015;372:1360-4.
Autores:
- Fabrizio Almeida Prado
- Leandro Arthur Diehl
- Pedro Alejandro Gordan
Você pode referenciar o artigo acima usando o Digital Object Identifier (Identificador de Objeto Digital) – DOI.
DOI: 10.29327/823500-79




Texto muito bom! Veja que a Neurologia já te perseguia no segundo ano!
Pois é Lucio! Entrei na faculdade firmemente resolvido a fazer Neurocirurgia (tenho um tio neurocirurgião), só que no meio do caminho me encantei com a Clínica. Mas a Neurologia realmente é uma área fascinante. Um abraço,
Muito interessante!@
Obrigado! Continue acompanhando nossas postagens! Abraço
Parabéns pelo trabalho Dr Leandro! Gostei do blog e irei acompanhar! Obrigado por esse apoio e por uma formação médica de excelência!
Obrigado Reinaldo! Fique ligado, vem muito mais por aí. Abração
Excelente material, que deve ser visitado constantemente pelos alunos, residentes, médicos e professores.
Parabéns.
Obrigado José Milton! Nos ajude a compartilhar este texto, para podermos atingir todos os nossos colegas. Um forte abraço,
Caríssimos professores Leandro e Fabrizio, parabéns pelo material produzido! Sempre divulgo o trabalho de vocês para alunos aqui na UFSC em Florianópolis. Sou egresso da UEL e tenho alegria e orgulho de ver vocês como professores da universidade em Londrina. São bons exemplos de profissionais e professores. Forte abraço!
Obrigado Ademilson! Ficamos felizes com suas palavras, e motivados para continuar nosso trabalho. Um forte abraço,
Estou buscando sobre diagnósticos sobre projetos de construção civil e vim parar aqui (risos). Já pesquisei mais sobre Bordage a partir daqui. Achei muito interessante essa lógica do raciocínio clínico. Obrigada pelo material.